CONTRACCEZIONE
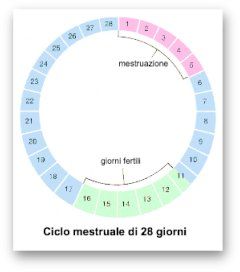
Metodi naturali
Vengono così definiti quei metodi che per il loro utilizzo non richiedono l’uso di nessuna sostanza estranea (chimica, meccanica, ecc..), ma consistono nell'astensione dai rapporti sessuali nei giorni fecondi del ciclo. Per questa loro caratteristica sono i soli metodi contraccettivi approvati dalla Chiesa Cattolica.
L’efficacia di questi metodi non è elevatissima; ciò dipende in parte dalla difficoltà incontrata da alcune donne nel riconoscere i segni dell'ovulazione ed in parte dalla possibile variabilità (anche sporadica) dei cicli. Questi metodi differiscono tra loro per il diverso modo di riconoscere il periodo fecondo.

Slide title
Write your caption hereButton
-
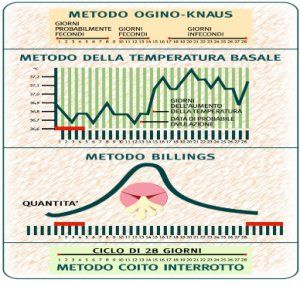
Metodo del muco cervicale o metodo Billings
Il muco cervicale viene prodotto con quantità e caratteristiche diverse nelle varie fasi del ciclo. Nei giorni immediatamente prima dell'ovulazione il muco diviene più abbondante e molto più filamentoso (il suo aspetto viene tipicamente paragonato all'albume d'uovo). In seguito a ciò la donna avverte in questo periodo una sensazione di maggiore umidità vaginale.
In base a questo metodo può essere considerato sicuro il periodo di secchezza che segue il periodo di maggiore umidità.
-
Metodo della temperatura basale
Il progesterone, che viene prodotto dall’ovaio dopo l’ovulazione, tra i suoi vari effetti comporta anche un innalzamento della temperatura corporea di circa 0,5 °C. Pertanto misurando la temperatura tutte le mattine, prima di alzarsi, a riposo (ciò in condizioni basali), e riportando i valori su un grafico appositamente predisposto, è possibile distinguere il ciclo in due fasi: quella caratterizzata da valori medi di temperatura più elevati corrisponde al periodo postovulatorio.
In base a questo metodo sono possibile rapporti sessuali sicuri a partire dal terzo giorno successivo al massimo valore di temperatura.
-
Metodo del calendario (Ogino-Knaus)
Tale metodo si basa sulla valutazione della durata dei vari cicli. Pertanto, dopo aver valutato i cicli di 12 mesi, sottraendo 19 giorni alla lunghezza del ciclo più breve, e 11 giorni a quella del ciclo più lungo, si stabilisce rispettivamente il primo e l'ultimo giorno del periodo fertile (Manuale di Ginecologia e Ostetricia – Pescetto, Pecorari, De Cecco, Ragni – SEU 1989).
-
Coito interrotto
Con questo termine si indica un rapporto sessuale che si interrompe prima dell’orgasmo maschile, con eiaculazione fuori dalla vagina. Prevede un completo controllo maschile del rapporto, che si interrompe bruscamente quando decide il maschio. Può quindi interferire negativamente sui complessi meccanismi psico-affettivi che regolano la coppia.
La sua efficacia contraccettiva è modesta (Indice di Pearl 10-20). Infatti è possibile un insuccesso contraccettivo o per eiaculazione precoce, o per fuoriuscita di qualche goccia di sperma prima della eiaculazione realmente avvertita.

Slide title
Write your caption hereButton
METODI DI BARRIERA
-
DIAFRAMMA
Il diaframma è considerato, similmente al profilattico, un metodo contraccettivo di barriera. Esso consiste in una coppa di materiale gommoso, montato su una molla flessibile circolare, che la donna si applica in vagina davanti al collo dell'utero prima del rapporto sessuale. Dopo il rapporto va tenuto in sede per almeno 6 ore. Si consiglia di utilizzare insieme al diaframma una crema spermicida, al fine di potenziarne l'azione contraccettiva. Il medico deve scegliere la misura adatta alla donna e deve istruirla per una corretta applicazione.
L'efficacia contraccettiva del diaframma è molto variabile. Per un corretto utilizzo viene riferito un indice di Pearl 2-3, me esistono più studi che riferiscono una percentuale di insuccessi molto più elevata; ciò dipende molto dalla correttezza di applicazione del diaframma stesso.
-
PROFILATTICO (condom, preservativo)
È uno dei metodi più usati. Fa parte, insieme al diaframma, dei cosiddetti “metodi di barriera”, in quanto esercita la sua funzione contraccettiva ponendosi come barriera fra le cellule riproduttive maschili (spermatozoi) e femminili (cellula uovo).
La sua sicurezza viene stimata con un Indice di Pearl variabile tra 3 e 10 (Ginecologia e Ostetricia – Monduzzi Editore – Bologna). Possibili insuccessi sono anche dovuti a un errato utilizzo, o a eventuale rottura del profilattico. Non va trascurata l'utilità del profilattico nella trasmissione di malattie infettive.
CONTRACCEZIONE ORMONALE
Con il termine di “contraccezione ormonale” ci si riferisce a quei metodi contraccettivi che si basano sulla assunzione di ormoni (estrogeni e progestinici) che in un certo senso sono simili agli ormoni femminili prodotte dalle ovaie. L’assunzione di tali sostanze, in dosi e tempi definiti, comportano vari effetti sul sistema riproduttivo femminile (vedi oltre) da cui deriva la massima efficacia contraccettiva.
Appartengono alla contraccezione ormonale i seguenti metodi: pillola contraccettiva, anello vaginale, cerotto contraccettivo e, da poco tempo, il dispositivo ad impianto sottocutaneo. Tali metodi differiscono tra loro per il diverso modo di utilizzo, ma hanno in comune lo stesso meccanismo di azione e la stessa efficacia.

Slide title
Write your caption hereButton
-
PILLOLA
Metodica contraccettiva ormonale basata sull'associazione di estrogeni e progestinici, che prevede l'assunzione di una pillola al giorno per 21 giorni a ciclo. La pillola ha la massima efficacia contraccettiva (molto prossima al 100%), e ciò dipende dal sommarsi di una varietà di meccanismi d'azione.
In particolare essa sopprime l'ovulazione, impedendo la maturazione della cellula uovo e il suo rilascio dall'ovaio; viene così a mancare la materia prima indispensabile per dare l'avvio ad una gravidanza. Inoltre provoca un ispessimento del muco cervicale, rendendo più difficile il suo attraversamento da parte degli spermatozoi.
La pillola provoca inoltre un assottigliamento dell'endometrio, che diventa quindi meno adatto all'impianto di una eventuale gravidanza.Infine la pillola inibisce la motilità delle tube, ostacolando così l'incontro tra cellula uovo e spermatozoi.
È importante ricordare che alcune donne potrebbero avere delle controindicazioni all'uso della pillola. Non possono assumere la pillola le donne con tromboflebiti e patologie a rischio tromboembolico, le donne con precaria funzionalità epatica, con emorragie in atto di natura non ancora diagnosticata, con sospetto di cancro della mammella. Si sconsiglia la pillola a donne in marcato sovrappeso e a forti fumatrici.
Per saperne di più sulla pillola consulta la pagina su Le domande più frequenti sulla pillola.
-
ANELLO VAGINALE
Questo nuovo metodo contraccettivo ha un effetto neutrale sul peso corporeo, bassa incidenza di effetti collaterali (tensione mammaria, mal di testa, nausea) offre un eccellente controllo del ciclo mestruale ed è facile da usare.
Il nuovo contraccettivo si chiama NuvaRing: è un anello da inserire in vagina, flessibile, trasparente di materiale anallergico, atossico, biocompatibile (Etilene Vinilacetato- EVA) ed ha un diametro di circa 5 cm, e uno spessore di 4 mm.
Esso contiene due ormoni, simili a quegli stessi ormoni che sono contenuti nella pillola: etinilestradiolo (estrogeno) e etonogestrel (progestinico).
Tali ormoni vengono quotidianamente e gradualmente rilasciati dall’anello a dosi giornaliere molto basse e, attraverso le pareti vaginali, vengono direttamente assorbiti nel circolo sanguigno. L’assorbimento di tali ormoni comporta un effetto contraccettivo pari a quello della pillola contraccettiva; in particolare viene impedita l'ovulazione ed inoltre, vengono apportate delle modifiche del muco cervicale, che lo rendono inadatto alla risalita degli spermatozoi.
Uno dei vantaggi di tale sistema rispetto ai contraccettivi orali, sta nel fatto che non è necessario ricordarsi ogni giorno di assumere una pillola.
Va considerato inoltre che essendo gli ormoni assorbiti attraverso la parete vaginale e quindi direttamente nel circolo sanguigno, non si verificano eventuali disturbi gastrici conseguenti alla somministrazione per via orale ed inoltre, eventuali episodi di vomito e/o diarrea, non hanno alcuna influenza sulla sicurezza contraccettiva.
Non favorisce né provoca infezioni, non dà fastidio durante il rapporto sessuale e non c’è il rischio che si perda neppure facendo attività sportiva.
Clicca qui se vuoi saperne di più.
-
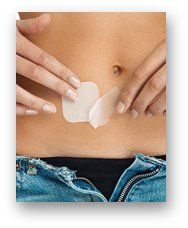
CEROTTO CONTRACCETTIVO
Si tratta di un nuovo sistema contraccettivo ormonale che comporta l'assunzione del farmaco mediante un sistema transdermico o cerotto.
Il cerotto anticoncezionale (Evra) contiene degli ormoni simili a quelli presenti nelle pillole anticoncezionali.
Più esattamente contiene 2 tipi di ormoni: estrogeno (etinilestradiolo) e progestinico (norelgestromina).
Applicato il cerotto sulla pelle, questi ormoni vengono assorbiti attraverso la pelle e quindi passano direttamente nella circolazione sanguigna.
La dose giornaliera assorbita dal cerotto è di 20 mcg di etinilestradiolo e 150 mcg di norelgestromina.
L'azione contraccettiva viene assicurata con lo stesso meccanismo di azione della pillola contraccettiva: blocco dell'ovulazione, ispessimento del muco cervicale (che così risulta più difficilmente attraversabile dagli spermatozoi), azione sull'endometrio che tende all'atrofia rendendosi meno adatto all'impianto di una gravidanza.
L'efficacia contraccettiva del cerotto contraccettivo è del 99%.
Il cerotto può esser applicato sull’addome, le natiche, nella parte superiore delle braccia, sulle cosce, sul tronco, ma non sul seno. Per ridurre al minimo il rischio di irritazione locale, il nuovo cerotto deve essere applicato su un’area cutanea diversa dal precedente.
Ogni cerotto deve essere applicato per 7 giorni e quindi rimosso e sostituito con un nuovo cerotto. Pertanto per ogni ciclo si usano 3 cerotti i quali vengono applicati uno ogni settimana, per un totale di 21 giorni. Dopo una settimana di pausa (cioè senza cerotto) durante la quale compare la mestruazione, si riapplica il primo cerotto del ciclo successivo.
Come nel caso della pillola contraccettiva, va tenuto presente che possono verificarsi delle circostanze in cui l'efficacia contraccettiva può risultare ridotta. Per esempio l'uso di altri farmaci (antibiotici) o un ritardo nella applicazione del cerotto dopo i 7 giorni di pausa prevista, possono comportare un rischio di gravidanza.
A differenza della pillola (e analogamente a quanto riferito relativamente all'anello vaginale), non essendo il farmaco assorbito per via digestiva, eventuali episodi di vomito o diarrea non comportano una riduzione di efficacia contraccettiva.
-
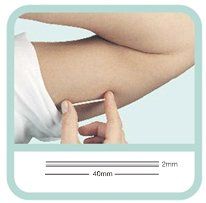
Contraccettivo ormonale a impianto sottocutaneo (NEXPLANON)
È di recente introduzione anche sul mercato italiano un nuovo dispositivo contraccettivo ormonale a impianto sottocutaneo, denominato Nexplanon. Tale dispositivo consiste in una barretta cilindrica della lunghezza di cm. 4 e con un diamtero di mm. 2. Esso contiene 68 mg. di Etonogestrel, progestinico già utilizzato nell’anello contraccettivo vaginale (Nuvaring) e derivato dal Desogestrel, quest’ulitmo già presente in diverse pillole contraccettive in commercio da vari anni.
Il dispositivo viene inserito dal ginecologo, dopo aver iniettato un anestetico locale, sotto la cute di un braccio.
La dose di farmaco presente nel dispositivo (68 mg. di Etoogestrel) è sufficiente a garantire una elevatissima efficacia contraccettiva per un periodo di 3 anni, trascorsi i quali il dispositivo va rimosso. L’azione contraccettiva di tale sistema si basa su due meccanismi: soppressione dell’ovulazione e aumento della viscosità del muco cervicale, che quindi risulta molto più difficilmente attraversabile da parte degli spermatozoi.
Torna a visitare questa pagine.
Clicca qui se vuoi saperne di più.
-
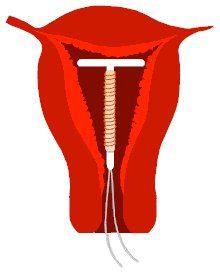
SPIRALE (I.U.D.: intrauterine device)
La spirale (detta anche I.U.D. o dispositivo intrauterino) è uno dei metodi contraccettivi più efficaci. Si calcola che il rischio di gravidanza sia del 2-3 %. Essa consiste in un piccolo dispositivo di materiale plastico, arricchito da materiali minerali (rame o argento).
La spirale viene inserita in ambulatorio dal medico nella cavità uterina, attraversando il canale cervicale e quindi può venire rimossa alcuni anni dopo (fino a 5 anni).
La sua presenza nell'utero, fungendo da corpo estraneo, fa si che l'endometrio vada incontro ad una reazione di tipo infiammatorio tale da risultare inadatto all'impianto dell'embrione; inoltre sembra che eserciti un'azione nei confronti degli spermatozoi, ostacolandoli nel percorso lungo la cavità uterina e nella loro capacità di fecondare. Tali azioni sono potenziate dal rame (presente in vari tipi di I.U.D.).
Controindicazioni alla spirale sono: infiammazioni pelviche in atto o particolarmente frequenti in passato, abituali mestruazioni molto abbondanti (considerando che la spirale al rame tende ad aumentare la quantità del flusso mestruale), sanguinamento da causa non ancora accertata, malformazioni uterine (pressochè impossibile il corretto posizionamento in utero della spirale). Va infine ricordato che una possibilità di fallimento contraccettivo della spirale può dipendere da un suo spostamento per tentativo di espulsione spontanea dall'utero, evenienza che può verificarsi soprattutto nei primi mesi dopo la sua applicazione. Il corretto posizionamento della spirale può essere facilmente verificato con l'ecografia.
-
SPIRALE MEDICATA
Un discorso diverso va fatto per la spirale medicata, ovvero un dispositivo senza il rame, ma che contiene una bassissima quantità di progestinico (Levonorgestrel) che viene rilasciato direttamente nella cavità uterina. Quindi, in confronto ad altri tipi di contraccezione ormonale (pillola, anello, cerotto) per i quali il farmaco ha un’azione generale, con la spirale medicata il farmaco ha un’azione quasi esclusivamente locale, a livello uterino.
La spirale medicata impedisce il concepimento grazie all’azione del farmaco che causa un aumento della densità del muco cervicale che impedisce il passaggio degli spermatozoi. Inoltre inibisce la motilità degli spermatozoi attraverso utero e tube. Questi effetti aumentano l’efficacia contraccettiva (99,7%).Il flusso mestruale con la spirale medicata risulta significativamente ridotto a causa del minore accrescimento dell’endometrio per azione del progestinico. Quindi questo tipo di spirale, a differenza di quella al rame, è particolarmente indicata per le donne con flussi mestruali abbondanti.
CONTRACCEZIONE D’EMERGENZA (la cosiddetta “pillola del giorno dopo”)
Con questo temine ci si riferisce a un sistema contraccettivo di emergenza, a cui poter ricorrere in circostanze particolari che possono verificarsi in seguito a rapporto sessuale non protetto da altri sistemi contraccettivi. Una delle occasioni in cui più frequentemente tale metodo viene richiesto è l'evenienza della rottura del profilattico. Altra circostanza particolare è rappresentate dalla necessità di evitare una gravidanza dopo violenza sessuale.
Questo sistema contraccettivo consiste nell'utilizzo di combinazioni di estrogeni e progesterone (pillola contraccettiva) in dosi e tempi diversi ovviamente dal normale utilizzo della pillola. Nei primi mesi del 2001 è stata introdotto sul mercato un nuovo prodotto (Norlevo), indicato in maniera specifica come contraccettivo di emergenza, a base di solo progestinico (Levonorgestrel). Tale farmaco agisce spostando di alcuni giorni l’ovulazione. L'efficacia è elevata, a condizione che il trattamento sia iniziato il più presto possibile (non oltre le 72 ore dal rapporto non protetto).
Per saperne di più consulta la pagina su La contraccezione d’emergenza: le domande più frequenti sulla pillola del giorno dopo.
-
STERILIZZAZIONE
La sterilizzazione consiste in un intervento chirurgico che viene eseguito per chiudere le salpingi (o tube di Falloppio) in modo da evitare l'incontro tra la cellula uovo e gli spermatozoi ed impedire così il concepimento.
Tale intervento può essere eseguito secondo diverse modalità. Nella maggior parte dei casi viene eseguito mediante la tecnica chirurgica della laparoscopia (per ulteriori spiegazioni a tal proposito leggi la pagina sulla laparoscopia). In altri casi può essere eseguito con la chirurgia tradizionale, cioè attraverso una più ampia incisione chirurgica dell'addome. Ciò si verifica più spesso quando la sterilizzazione viene eseguita in occasione di interventi chirurgici fatti per altre indicazioni, ad esempio in occasione di un taglio cesareo.
Tecnicamente, una volta raggiunte le tube, queste possono essere chiuse con diverse modalità: taglio, coagulazione, legatura oppure mediante applicazione di clips.
La sterilizzazione comporta esclusivamente l'interruzione del transito di cellula uovo e spermatozoi lungo le tube. Essa non influisce sull'attività ovarica e quindi sulla produzione ormonale, la quale rimane invariata. Pertanto non sono da prevedere dopo una sterilizzazione alterazioni del ciclo nè uno stato menopausale.
La sterilizzazione impropriamente viene considerata tra i sistemi contraccettivi, in quanto un requisito dei sistemi contraccettivi è la reversibilità (come è già stato riportato tra le nozioni generali all'inizio di questa pagina). Infatti la sterilizzazione deve essere considerata un sistema irreversibile. Ciò comporta una doverosa e ponderata riflessione della coppia su tale scelta, data la impossibilità di ripristino della fertilità in caso di un ripensamento che dovesse sopraggiungere successivamente.
SEDE E CONTATTI
Via Alcide de Gasperi 65
38023 Cles (TN)
Cellulare : +39 335 6091268
P.I.
01321410225 |
Informazioni Legali
|
Privacy Policy e Cookie Policy